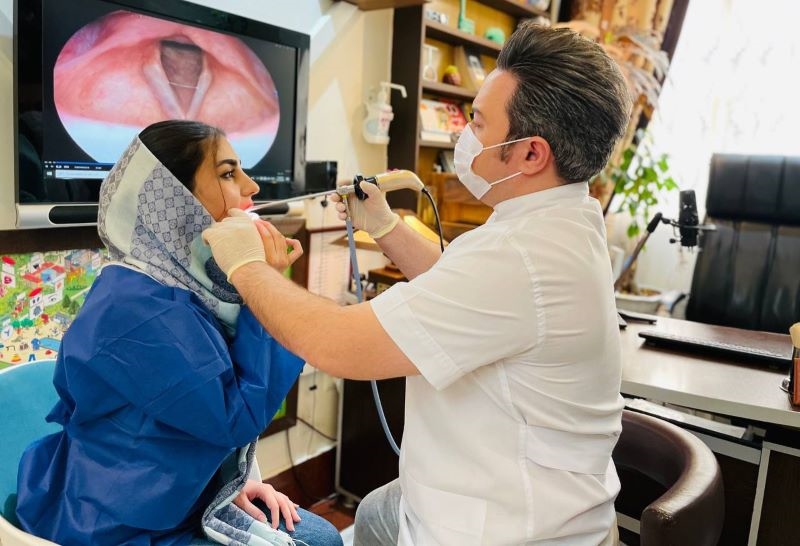
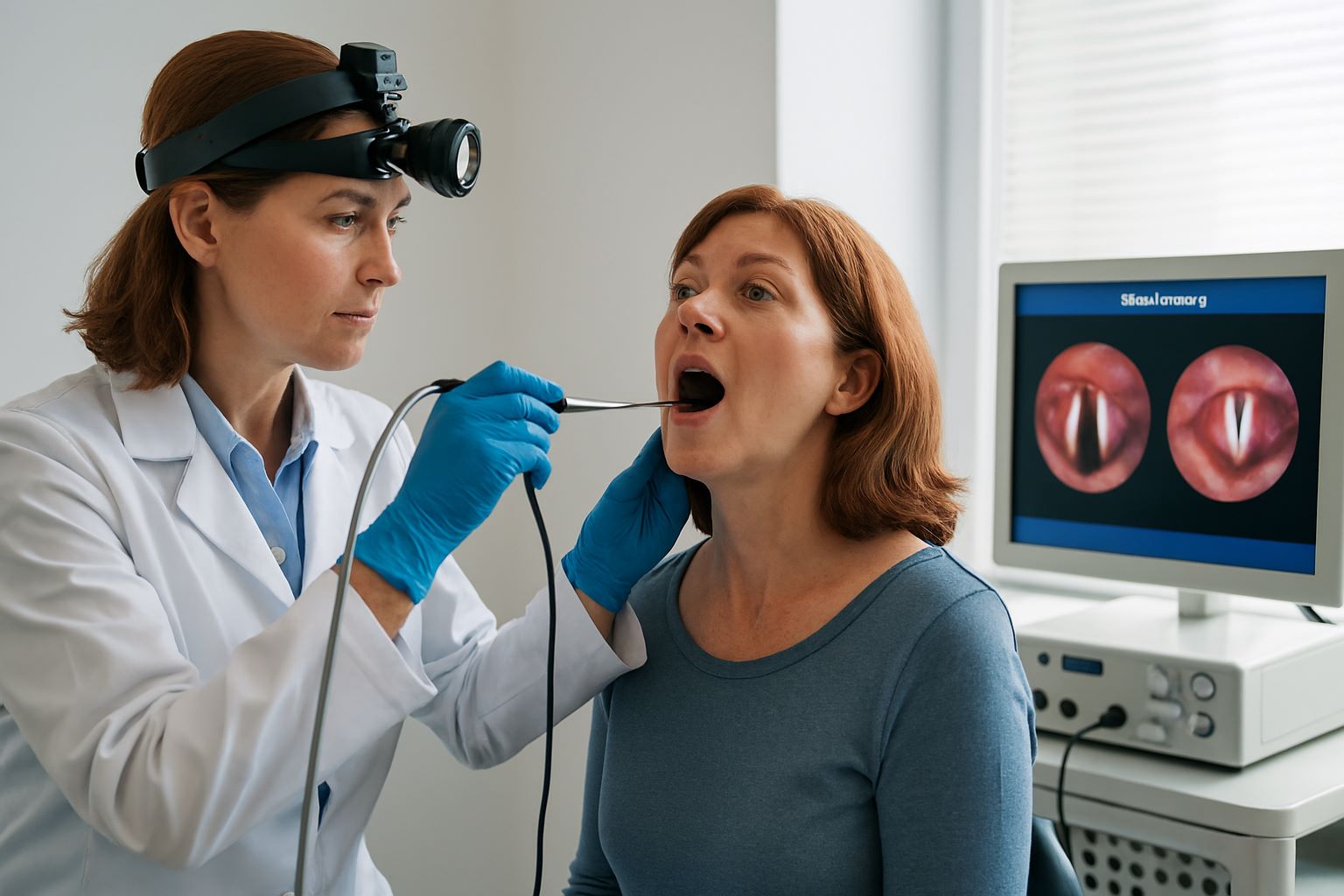
چرا گفتاردرمانی؟ گفتار درمانی یا توانبخشی گفتار و زبان یک حوزه تخصصی در علوم توانبخشی و پزشکی است که به درمان مشکلات ارتباطی ، گفتاری ، بلع و زبانی میپردازد.
این درمان میتواند کیفیت زندگی فرد را به طور چشمگیری بهبود بخشد و امکان تعامل مؤثر با جامعه را فراهم کند. اما سؤال اصلی این است: چرا گفتاردرمانی اهمیت دارد و چه نقش حیاتی در زندگی افراد دارد؟
۱-گفتاردرمانی و بهبود مهارت های ارتباطی
ارتباط مؤثر یکی از پایه های زندگی اجتماعی است. مشکلات گفتاری یا زبانی میتوانند باعث سوء تفاهم ، اضطراب و انزوا شوند. گفتاردرمانی با تمرینات تخصصی ، به افراد کمک میکند تا:
-تلفظ صحیح صداها و کلمات را یاد بگیرند.
-مهارت های زبان شناختی مانند دستور زبان و ساختار جملات را تقویت کنند.
-توانایی بیان احساسات و نیاز های خود را افزایش دهند.
با بهبود این مهارتها ، فرد میتواند روابط اجتماعی مؤثرتری برقرار کرده و اعتمادبهنفس خود را افزایش دهد.
۲-گفتاردرمانی و درمان اختلالات گفتاری
برخی اختلالات گفتاری ، مانند لکنت ، مشکلات صدا و اختلالات تولید صدا ، بدون مداخله حرفهای میتوانند طولانی و عمیق شوند. گفتاردرمانگر با استفاده از تکنیک های علمی و تمرین های اختصاصی ، به افراد کمک میکند تا:
-جریان طبیعی گفتار را بازگردانند.
-مشکلات روانی ناشی از اختلالات گفتاری را کاهش دهند.
-کیفیت صدا و وضوح گفتار خود را بهبود بخشند.
۳-گفتاردرمانی و توسعه مهارت های زبانی در کودکان
کودکان با مشکلات تأخیر در گفتار یا اختلالات یادگیری زبانی نیازمند مداخلات زودهنگام هستند. گفتاردرمانی در کودکان میتواند:
-مهارتهای گفتاری و زبانی را به موقع تقویت کند.
-مشکلات خواندن و نوشتن آینده را کاهش دهد.
-اعتمادبهنفس و توانایی اجتماعی کودک را افزایش دهد.
تشخیص زود هنگام و مداخله گفتار درمانی میتواند مسیر رشد زبانی کودک را به شکل چشمگیری بهبود بخشد.
۴-گفتار درمانی در بزرگسالان و توانبخشی بعد از آسیب
افراد بزرگسال نیز به دلایل مختلفی نیازمند گفتاردرمانی هستند ، مانند:
-سکته مغزی یا آسیب های مغزی که باعث اختلال در گفتار و بلع میشوند.
-بیماری های عصبی مانند پارکینسون که کیفیت صدا و توانایی بیان را تحت تأثیر قرار میدهند.
-آسیب های صوتی ناشی از استفاده طولانی مدت یا فشار بر صدا.
گفتاردرمانی میتواند توانایی فرد در برقراری ارتباط و انجام فعالیت های روزمره را بازگرداند و کیفیت زندگی او را بهبود دهد.
۵-نقش روانی و اجتماعی گفتاردرمانی
فراتر از توانایی فیزیکی و زبانی ، گفتاردرمانی تأثیر روانی و اجتماعی زیادی دارد. افرادی که مشکلات گفتاری دارند ، اغلب با اضطراب ، خجالت یا کاهش اعتماد به نفس مواجه میشوند.
گفتاردرمانی با بازگرداندن توانایی بیان ، باعث افزایش اعتماد به نفس ، استقلال و مشارکت اجتماعی فرد میشود.
گفتار درمانی تنها یک روش درمانی برای اصلاح گفتار نیست؛ بلکه ابزاری است برای افزایش کیفیت زندگی ، توانمند سازی فرد در روابط اجتماعی ، ارتقاء مهارت های زبانی و کمک به باز توانی بعد از آسیبها و بیماریها.